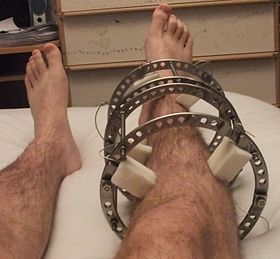
Апарат Ілізарова
Апарат Ілізарова — пристрій зовнішньої фіксації, який використовується в ортопедичній хірургії для подовження або зміни форми пошкоджених кісток руки або ноги; використовується як метод збереження кінцівок при лікуванні складних переломів і відкритих переломів кісток. Використовується для лікування інфікованого незрощення кісток, яке неможливо вирішити хірургічним шляхом. Апарат Ілізарова коригує кутову деформацію ноги, коригує різницю в довжині ніг пацієнта, усуває остеопатичні незрощення[1].
| Апарат Ілізарова | |
 | |
| Названо на честь | Гаврило Ілізаров |
|---|---|
| Першовідкривач або винахідник | Гаврило Ілізаров |
| | |
Доктор Гаврило Абрамович Ілізаров розробив апарат у 1950-х роках як хірургічний засіб для лікування остеопатичних незрощень у пацієнтів із незагоєними переломами кінцівок.[1] У результаті того, як пацієнт подовжував регульовану стрижневу раму апарату зовнішньої фіксації, доктор Ілізаров спостерігав утворення волокнисто-хрящової мозолі на місці перелому кістки та навколо нього, і таким чином відкрив явище дистракційного остеогенезу (регенерація кісток і м'яких тканин, що завершується створенням нової кістки).[1]
Історія створення
ред.Працюючи в сільській лікарні с. Долговка, Курганської області, СРСР, з 1944 року лікар Гаврило Абрамович Ілізаров, вимушений був лікувати велику кількість пацієнтів з ортопедичною патологією кінцівок внаслідок травм, бойових травм та захворювань, не маючи достатнього технічного оснащення. Це спонукало лікаря відкривати нові методи лікування. Спочатку він використовував стерильні велосипедні спиці, які фіксував до металічного каркасу. Навчаючись в ординатурі в 1951 році, Ілізаров, створює власну систему зовнішньої фіксації кісткових уламків.[2]
В 1952 році зареєстрував патент № 98471 «Спосіб зращування кісток при переломах та апарат для виконання цього способу».[3]
Проводячі подальші експерименти, лікар, відкриває явище дистракційного остеогенезу, коли розсічена кістка за допомогою остеотомії, фіксується апаратом зовнішньої фіксації, а далі впливаючи дозованим розтягенням відламків можна впливати на кістковий регенерат, тим самими подовжуючи кістку на необхідну довжину.[2]
Але не дивлячись на гарні клінічні результати лікування складної ортопедичної патології, метод Ілізарова спочатку не визнавався провідними науковцями СРСР, та вважався «шарлатанським».[2]
Більше 10 років, Ілізаров намагався довести перевагу та клінічну ефективність свого методу, але цьому активно протидіяли головний травматолог міністерства охорони здоров'я СРСР, директор Центрального інститута ортопедія та травматології М. В. Волков та інші.[4]
У 1968 році доктор Ілізаров успішно вилікував незрощену остеопатію Валерія Брумеля, радянського спортсмена, який отримав перелом щиколотки та великогомілкової кістки правої ноги[1]. Після аварії на мотоциклі в 1965 році спортсмен переніс більше двадцяти невдалих операцій з відновлення кісток впродовж трьох років, але його зламані кістки ноги не зажили, а права нога була коротшою.[5] Шляхом дистракційного остеогенезу та апарату зовнішньої фіксації доктор Ілізаров вилікував остеопатичне незрощення Брумеля, виростивши нову кістку ноги, подовживши ногу спортсмена на 3,5 см до своєї нормальної довжини.[5]
Успішне лікування Валерія Брумеля, принесло лікарю визнання в СРСР, а тиск пацієнтів, які намагалися потрапити на лікування до «чарівника з Кургану» (так у народі прозвали Ілізарова), призів до впливу партійних діячів на провідних науковців СРСР щодо визнання методу і апарату Ілізарова та розповсюдження методу по всій території СРСР.[4]
В 1968 році Гаврило Абрамович Ілізаров захистив дисертацію за темою «Черезкістковий компресійний остеосинтез апаратом автора».[6] Враховуючи наукові досягнення Ілізарова — звання доктора медичних наук присвоєно одразу без присвоєння звання кандидата медичних наук.[2]
У 1980 році Ілізаров успішно вилікував остеопатичне незрощення Карло Маурі, італійського журналіста та дослідника, який десятьма роками раніше зламав дистальний кінець великогомілкової кістки під час альпініської травми, але його зламана кістка ноги ще не зажила.[1] Під час мандрівки в Атлантичному океані рана на нозі Маурі знову відкрилася; стурбований товариш по команді порекомендував Маурі проконсультуватися з доктором Ілізаровим для правильної діагностики.[1] Успішне лікування Карло Маурі призвело до всесвітнього визнання методу Ілізарова. В 1981 році Ілізаров запрошений на конференцію АО в Італії, що стало першою його доповіддю за теренами Залізної завіси.[2]
В 1982 році в Італії була створена Асоціація по вивченню та використанню методу Ілізарова.[2]
З 1986—1987 років метод Ілізарова розповсюджується в Північній Америці.[2]
В 1990 році в Німеччині створене Німецьке товариство Ілізарова.[2]
Не дивлячись на всесвітне визнання, напруга між провідними радянськими науковцями та Ілізаровми зберігалася до моменту розпаду СРСР і він не дивлячись на всі досягнення не був обраний до Академії медичних наук СРСР.[2]
Характеристика та компоненти апарату
ред.Апарат Ілізарова — спеціалізований зовнішній фіксатор модульної конструкції, що складається з кілець (з нержавіючої сталі або титану), які фіксуються на здоровій кістці за допомогою спиць Кіршнера та стержнів Шанца з високоякісної нержавіючої сталі та фіксуються на місці за допомогою додаткових кілець і різьбових стрижнів, які кріпляться регульованими гайками. Кругла конструкція апарату, стрижнів і контрольоване натягування спиць Кіршнера знерухомлюють пошкоджену кінцівку, щоб забезпечити загоєння.[7]
Механічні функції апарату Ілізарова ґрунтуються на принципах натягу (тягової сили), при якому контрольоване застосування механічного натягу до пошкодженої кінцівки знерухомлює зламані кістки, що полегшує біологічний процес дистракційного остеогенезу (регенерація кістки та м'яких тканин) надійним і відтворюваним способом. Крім того, зовнішня фіксація за допомогою апарату дозволяє пошкодженій кінцівці нести вагу на початку лікування.[8]
Після встановлення на кінцівку верхні кільця апарату передають механічну силу на нижнє кільце через стрижні, оминаючи таким чином місце перелому кістки, таким чином апарат Ілізарова знерухомлює пошкоджену кінцівку та знімає механічні навантаження з рани, що дозволяє пацієнту рухати всією кінцівкою. Середні кільця забезпечують жорсткість опорних стрижнів і утримують уламки кісток на місці, одночасно підтримуючи іммобілізовану кінцівку. При обході місця перелому кістки верхнє і нижнє кільця несуть критичне навантаження, передаючи механічну силу від області здорової кістки над переломом до області здорової кістки нижче перелому.[9]
Компоненти апарату Ілізарова
ред.| Назва | Зображення | Характеристики | Примітки |
|---|---|---|---|
| Напівкільце | Набір Ілізарівського апарату має півкільця 12-ти розмірів, кожне з яких вимірюється внутрішнім діаметром у міліметрах (80, 100, 110, 120, 130, 140, 150, 160, 180, 200, 220 та 240 мм).
Розміри від 80 мм до 140 мм зазвичай застосовують у дитячій хірургічній практиці, а розміри від 150 мм до 240 мм — для дорослих пацієнтів.[10] |
| |
| Кільце[11] | Кільця 12-ти розмірів, кожне з яких вимірюється внутрішнім діаметром у міліметрах (80, 100, 110, 120, 130, 140, 150, 160, 180, 200, 220 та 240 мм). | Не входять в стандартний набір апарату Ілізарова. | |
| Кільце (5/8) 3/4 | У наборі аппарата є три розміри кілець п'ять восьмих: 130, 150 та 160 мм у діаметрі.[10] | 130-міліметрове кільце частіше використовується поблизу ліктьового суглоба дорослого або біля колінного суглоба дитини, тоді як кільця інших двох розмірів використовуються поблизу колінного суглоба дорослих.[10] | |
| Напвкільце з вигнутими кінцями | Фактично те ж півкільце п'ять восьмих, у якого обидва кінці злегка вигнуті назовні. | Така конфігурація повністю підходить для дельтоподібної області плеча, а тому застосовується виключно на рівні плечового суглоба у рамі апарата для верхньої кінцівки. | |
| 90-градусна стегнова арка. | Арка в чверть кола — 90 градусів і в одну третину кола — 120 градусів, обидві з поздовжніми прорізами на додаток до отворів. | Для фіксації цього компонента до кістки замість спиць застосовуються два або три спеціальні стрижні з гвинтовою нарізкою | |
| Дугова арка з подвійним рядом отворів | В оригінальному наборі апарату є масивні напівкруглі дугові опори великого діаметру (290 та 300 мм) з широкими плоскими стінками та подвійним рядом множинних отворів. | Ці арки сконструйовані спеціально для фіксації трьома-чотирма спицями до проксимального кінця стегна, на рівні малого вертела. | |
| З'єднувальні болти | Ніжка діаметром 6 мм із нарізкою ходом в 1 мм та стандартна 10-міліметрова шестигранна головка товщиною 4 мм. Болти відрізняються один від одного довжиною ніжки: 10 мм, 16 мм, 25 мм і 30 мм. | Використання болтів і гайок — це найкращий та найпростіший спосіб з'єднання деталей апарата. | |
| Гайка | Є три типи шестигранних 10-міліметрових гайок:
|
10-міліметрова гайка, яка у збиранні рами апарату служить для багатьох цілей. Вона застосовується для: затягування сполучних болтів; стабілізації в кільцях стрижнів з нарізкою; затягування фіксаційних болтів для спиці; застосовується як провідна сила для кільця при дистракції та компресії; закріплення сполучних втулок на стрижнях із нарізкою; фіксації тягнучої спиці в дистракційному пристрої; закріплення позиції кронштейна з нарізною ніжкою; забезпечення зазору для рухів у шарнірі із двох кронштейнів; забезпечення зазору на стрижні біля кільця для динамізації кісткового регенерату.
Оскільки крок одного витка нарізки гайки дорівнює 1 мм, один повний оборот створює 1 мм зсуву по нарізному стрижню. | |
| Стержні та стержні із перерваною нарізкою |
|
Усі стержні мають однаковий хід гвинтової нарізки, що дорівнює 1 мм. Основний тип з'єднуючих частин у апараті Ілізарова. Стержні із прерваною нарізкою мають ділянку гладкої поверхні, що дає можливість більш жорсткого затягування закрплюючим гвинтом. | |
| Дистракціний стержень | Короткі стержні довжиною 60, 80 та 100 мм. | Стержень із поздовжнім скошеним пазом або отвором на одному кінці має спеціальну подвійну функцію: він може слугувати для з'єднання кілець і може бути частиною дистракційного пристрою. | |
| Телескопічні стержні | Алюмінієві трубки завдовжки 100, 150, 200 та 250 мм.
Порожня трубка з гладкими стінками та внутрішнім діаметром 8 мм. Один кінець трубки з розширенням конічної форми має запаяну в його дно нарізну ніжку для з'єднання з кільцем. Інший кінець трубки виконаний у вигляді циліндричного потовщення з отвором. У цей отвір входить штифт із перерваною нарізкою. Він закріплюється в трубці за допомогою 10-мм болта, для якого на бічній стінці циліндра є отвір з різьбою. |
Телескопічні стрижні слід застосовувати для з'єднання арок та
кілець, віддалених один від одного на відстань більше свого діаметра. Механічно вони значно жорсткіші за нарізні стержні. | |
| Короткі прямі компенсаційні пластинки | Товщина 5 мм, ширину 14 мм, наскрізні отвори діаметром 8 мм. Є 9 розмірів цих платівок:
|
Використовуюються при лікуванні переломів на кількох рівнях, при остеотомії на двох рівнях і при подовженні кісток; для збирання овального кільця, для компонента рами на стопі та для виправлення кутових деформацій при лікуванні хибних суглобів; використовуються для розширення основної рами апарата або для з'єднання двох або більше компонентів рами на різних рівнях. | |
| Опорні балки та опорні балки з нарізним стрижнем на кінці | Три розміри опорних балок:
Балки з виточеним нарізним стрижнем на одному кінці довжиною:
|
Використовуються для посилення конструкції апарату, а в деяких випадках для додаткової підтримки середнього кільця для виправлення положення фрагментів кістки. Балка з нарызним кінцем може використовуватися як опора для рами та її додаткових компонентів, а також з метою створення шарнірів на її нарізному кінці. | |
| Гвинтова (зкручена) пластинка | Три розміри:
|
Використовуються для фіксаціъ балок до колець. Пластинка також може бути використана як опора для додаткових деталей рами. | |
| Радіусні сполучні пластинки | Має більш товсту середню частину та тонкі бічні частини на обох кінцях, тому вона може бути приєднана як до правого, так і до лівого кінця півкільця. | З'єднана з півкільцем за допомогою болта та гайки пластинка стає продовженням півкільця, збільшує його півколо і з'єднує ділянки рами у тих місцях, де пряма платівка застосовуватися не може. | |
| Втулка з нарізкою | Є три розміри цих шестигранних втулок: 20, 40 та 60 мм завдовжки. За формою та розміром горизонтального перерізу вони відповідають головці стандартного 10-мм болта та гайки. Обидва кінці вертикального каналу мають нарізку для фіксації болта або стрижня. Всередині стіни є наскрізний отвір, а також з нарізкою. | Втулки використовуються для з'єднання або подовження стрижнів і для з'єднання опорного кільця з півкільцем або з кільцем п'ять восьмих, особливо у метафізарному компоненті рами. | |
| Прокладочна шайба | Короткий (12 мм) циліндр з гладким ненарізним вертикальним наскрізним отвором діаметром 7 мм. | Дозволяє вставляти в нього стержень та фіксувати його. | |
| Кронштейни з ніжкою та отвором | Тип кронштейна — «чоловічий» — має в основі ніжку довжиною 13 мм з нарізкою. Ця ніжка слугує для з'єднання з іншими деталями. Розміри:
«Жіночий» тип кронштейна замість ніжки, що виступає, має у основи отвір 10 мм завглибшки з нарізкою. Цей отвір служить для з'єднання з болтами та стержнями. Розміри:
|
Основа обох типів кронштейнів має дві плоскі стінки, що точно відповідають захопленню 10-мм гайкового ключа. Обидва типи кронштейна мають більш товсту стінку, ніж інші частини апарату, тому що вони призначені для великих навантажень. | |
| Полушарнірні кронштейни | «Чоловічий» тип має в основі ніжку з гвинтовим різьбленням для з'єднання з іншими деталями.
«Жіночий» тип замість ніжки біля основи має отвір з різьбою для з'єднання з болтом або стрижнем. |
Напівшарнірні кронштейни служать для збирання шарнірів і мають основу з двома плоскими стінками для захоплення 10-мм гайковим ключем. Вони відрізняються від кронштейнів тим, що на стороні, що виступає, висотою 16 мм мають тонку (4 мм) шліфовану фланцеву поверхню, яка несе всього один отвір. | |
| Фіксаційні (зажимні) болти | Два спеціальні типи болтів:
Обидва болта стандартного 6-мм діаметра з довжиною нарізної ніжки 18 мм. В основі ніжки, де вона з'єднується з головкою, є гладка шийка заввишки 3 мм. |
Болти спеціально сконструйовані для скріплення чрескіскової спиці з плоскою стінкою опорного кільця. | |
| Фіксаційні зажими-скоби |
|
Затискачі-скоби застосовуються в основному для фіксації спиць, але також використовуються з різною метою. Їхня основна перевага полягає в тому, що вони можуть розташовуватися в будь-якому ділянці кільця, де немає доступних отворів. Наприклад, їх можна розташовувати на ділянці з'єднання двох напівкілець або між двома отворами кільця. На відміну від інших деталей, затискачі-скоби фіксуються не до отвору кільця, а до гладких стінок. | |
| Шайби | Шайби відрізняються між собою товщиною стінки та діаметром, але всі мають 8-мм отвір у центрі під 6-мм діаметр стрижнів, болтів та нарізних ніжок.
Набір апарата включає шість типів шайб:
|
Шайби дозволяють заповнювати простір між частинами при монтажі апарата і цим посилюють фіксацію в правильному положенні. Заповнення простору особливо важливе між спицею та стінкою кільця, якщо спиця проведена дещо вище за його стінку. |
Основні характеристики елементів апарату Ілізарова
ред.Основу апарату Ілізарова становлять зовнішні опори, з'єднані друг з одним стрижнями, і з кістками чи їх уламками — спицями.[12]
З'єднані з кісткою та один з одним кільця утворюють опору рами апарату, яка повторює циліндричну форму трубчастої кістки, але більшого розміру. Ця конструкція дозволяє рамі апарата витримувати високі навантаження у всіх напрямках: поздовжні осьові (стискають і розтягують), скручують, косі ріжучі та комбіновані скручують і стискуючі навантаження.[10]
Спиці
ред.У більшості випадків використовують стандартні гладкі спиці Кіршнера для скелетного витяження довжиною 250 мм. При використанні апарату для лікування переломів стегнової кістки необхідно мати спиці завдовжки 400 мм та діаметром 1,8 мм. Крім гладких спиць, застосовують спиці з затятими майданчиками у вигляді штикоподібного або штопороподібного вигину і краплеподібного потовщення.[12]
Спиці з упорними майданчиками застосовують для зв'язку зовнішніх опор з кісткою або з її уламком, створення зустрічно-бічної компресії, дозування переміщення кінця кісткового уламку в потрібне положення і для посилення жорсткості фіксації.[12]
Півкільця
ред.Як основа для формування опорних елементів різної конфігурації служать півкільця різного діаметра, що мають на кінцях стикувальні поверхні з отвором під болт. Два півкільця за допомогою кріпильних деталей (болт з гайками та спеціальними шайбами) можуть бути зібрані в замкнуту опору-кільце. З напівкілець та інших деталей апарату можна зібрати різні за формою опори. Це дозволяє пристосувати конфігурацію опор апарату до частини тіла.[12]
Спицезажими
ред.Для кріплення спиць до площини кілець застосовують рамковий спіцезажим із пазом та притискним болтом. Спиця поміщається в паз спіцетримача, який притискається болтом до площини опори і утримує спицю. За потреби спиця може бути фіксована до площини кільця або дуги знімним П-подібним спіцезатиском. Для фіксації спиці може бути використаний болт із отвором або пазом для спиці під головкою. У болта є шестигранна 12-міліметрова головка та підголовник. Затискування спиці здійснюється між головкою болта та площиною опори.[12]
Стрижні
ред.Для з'єднання між собою планок, зовнішніх опор та інших деталей у комплекті апарата передбачені різьбові та телескопічні стрижні. Останні являють собою телескопічну гільзу з гвинтовою нарізкою. У гільзу вставляється стрижень з одним гладким кінцем та іншим — з гвинтовою нарізкою. Стрижень у гільзі кріпиться стопорним гвинтом.[12]
Балки, планки.
ред.Балки є одним із опорних та сполучних елементів апарату. Спираючись на балку, можна переміщати проміжні опори апарату для створення зустрічно-бічної компресії спицями, що перехрещуються, усувати деформації при хибних суглобах і неправильно зростаються переломах. Шарнірно зчленовуючи балки з дугоподібними опорами, можна змонтувати апарат для усунення контрактур моноцентричних суглобів. На балках можуть бути закріплені спиці, проведені у різних напрямках.[12]
Планки з торцевим різьбовим кріпленням («прапорці») використовують для монтування опор різної конфігурації, підвищення за необхідності їх жорсткості. Ця деталь дозволяє монтувати різні рухомі вузли, що дає можливість регулювати позицію балок та інших опор у всіх необхідних напрямках. Планками з торцевим кріпленням можна створювати безліч різних шарнірних з'єднань. Шарніри можна розташовувати як поблизу опор, і будь-якому іншому рівні.[12]
Крім прямих, у наборі є гвинтоподібні планки, призначені для спрощення з'єднань, що вимагають переходу у перпендикулярних площинах. Їх використовують також при встановленні опори згинально-розгинальних тяг і балок. Є також 4 типорозміри планок, вигнутих площиною під кутом 90, 135, 150 і 160°.[12]
Стандартний набір компонентів
ред.Таким чином, набір деталей апарату Ілізарова входять: спиці гладкі і з упорним майданчиком довжиною 250 і 400 мм, діаметром 1,5 і 1,8 мм з тригранним і одногранним заточуванням; півкільця (9 типорозмірів); дуги (5 типорозмірів); спіцезатиски рамкові універсальні; спіцезатиски П-подібні знімні; спіцезатиски — болти з фасонною та стандартною головками; спіцезатиски тракційні (3 типорозміри); стрижні різьбові (4 типорозміри); стрижні телескопічні (4 типорозміри); балки (3 типорозміри); планки з бічним кріпленням (5 типорозмірів); планки з торцевим кріпленням типу «прапорець» (4 типорозміри); планки гвинтоподібні; планки кутові (4 типорозміри); шайби рифлені; кріпильні деталі (болти з гайками та плоскими шайбами).[12]
Для спрощення репозиції кісткових уламків при свіжих переломах кісток можуть застосовуватися спеціальні репонуючі пристрої — сферичні шарніри та площинні репонатори.[12]
Вибір апарату
ред.Перед операцією необхідно заздалегідь підібрати апарат стосовно планованих лікувальних завдань. Залежно від показань апарат може компонуватися з різної кількості дуг та кілець.[10]
Монтаж рами можна виконувати двома методами:
- Попереднє складання конструкції, у необхідному для даного випадку варіанті, з подальшою стерилізацією зібраної рами перед операцією. Під час операції зібрана рама повністю надягається на уражений сегмент кінцівки і фіксується до нього чрескостними спицями.[10]
- Монтаж конструкції під час самої операції на ураженому сегменті кінцівки частинами. При цьому спочатку один за одним на сегменті монтуються опорні кільця, проводять чрескостные спиці, кільця фіксуються до кістки, а потім з'єднуються між собою.[10]
Проведення спиць
ред.Базою апарату є опори з перехрещеними спицями. З'єднуючись безпосередньо з кістковими уламками і між собою стрижнями, вони створюють жорстку систему апарат-кістка. З'єднання опор з відповідними вузлами апарату дозволяє керувати положенням кісткових уламків. Ця можливість може бути розширена проведенням додаткових спиць на відповідних рівнях та напрямках.[12]
Спиці проводять електродрилем на будь-якому протязі довгих трубчастих кісток. Напрямок їх та кут перехреста визначаються анатомо-топографічними особливостями сегмента кінцівки і, зокрема, розташування судин, нервів, сухожиль.[12]
Після проведення спиць на кінці їх нанизують марлеві серветки, змочені спиртом або іншим антисептиком. Серветки розрізають у вигляді «штанців» і злегка притискають до шкіри гумовими пробками. Гострі кінці спиць скуштують.[12]
Варіанти черезкісткового остеосинтезу апаратом Ілізарова
ред.Чрескістковий остеосинтез залежно від характеру механічних впливів на уламки, кістки та тканини кінцівки може бути:[12]
- компресійним;
- дистракційним;
- дистракційно-кінематичним або комбінованим.
Комбінований чрескостний остеосинтез за тимчасовими характеристиками поділяється на компресійно-дистракційний та дистракційно-компресійний. Під дистракційно-кінематичним чрескостним остеосинтезом ми розуміємо з'єднання двох і більше кісток зовнішніми чрескостними апаратами з шарнірними пристроями, якими здійснюють дозоване розтягування м'яких тканин і насильницькі рухи в суглобах по заданій траєкторії з метою усунення їх контрактур або формування їх контрактур.[12]
Всі види чрескостного остеосинтезу в залежності від розташування спиць поділяються на 2 великі групи — внутрішньоосередкові та позавогнищеві. Крім того, механічні впливи апаратом для чрескостного остеосинтезу можуть здійснюватися одночасно на один, два або кілька патологічних вогнищ в одній або кількох кістках. У цьому сенсі чрескостний остеосинтез може бути монолокальним, білокальним або полілокальним.[12]
Компресія та дистракція при комбінованому чрескостном остеосинтезі можуть за часом збігатися один з одним або чергуватись. За цими факторами чрескостний комбінований компресійно-дистракційний остеосинтез може бути послідовним, коли компресія (або дистракція) слід відразу за дистракцією (або компресією), що чергуються, коли компресія і дистракція багаторазово чергуються один з одним, або синхронним.[12]
Клінічне застосування
ред.Хірургічний метод Ілізарова дистракційного остеогенезу (регенерації кісток і м'яких тканин) для відновлення складних переломів кісток кінцівок є кращим методом лікування у випадках високого ризику бактеріальної інфекції; а також у випадках, коли ступінь і тяжкість перелому перешкоджає використанню внутрішніх фіксаторів для іммобілізації пошкодженої кістки для належного відновлення.[8]
У 2013 році британський військовий кореспондент Ед Вулліамі під час падіння зламав ліву ногу, пройшов медичне лікування, яке включало хірургічне втручання та використання апарату Ілізарова для відновлення та загоєння зламаних кісток лівої ноги.[13]
Подовження кісток
ред.Апарат Ілізарова виправляє деформовані кістки шляхом процесу дистракційного остеогенезу, який відтворює кісткові тканини. Після початкової операції, під час якої кістка, яку необхідно відновити, ламається, а апарат прикріплюється до кінцівки пацієнта; після того, як перелом було знерухомлено, кісткові тканини починають рости і зрештою перекривають перелом новою кісткою.[14] У процесі остеогенезу кістка зростається, і лікар висуває стрижні апарата Ілізарова, щоб збільшити простір між кільцями на кожному кінці апарату. Оскільки кільця встановлені на протилежних кінцях місця перелому та з'єднані з ними, коригування, яке виконується чотири рази на день, відокремлює перелом, що загоюється, приблизно на один міліметр на день; з часом міліметричні корекції подовжують кістку пошкодженої кінцівки. Після завершення фази подовження кісткової тканини апарат Ілізарова залишається на місці на період остеопатичної консолідації, окостеніння регенерованих кісткових тканин. Використовуючи милиці, пацієнт здатний тримати вагу на пошкодженій кінцівці; Після одужання пацієнту роблять повторну операцію з видалення апарату Ілізарова з відновленої кінцівки. Результат хірургічного лікування Ілізарова — кінцівка значно довша, ніж до лікування.
У разі подовження кістки ноги додаткова операція подовжить ахіллове сухожилля, щоб пристосувати більшу довжину обробленої кістки. Терапевтична перевага лікування Ілізарова полягає в тому, що пацієнт може бути фізично активним, поки очікує відновлення кістки. Апарат Ілізарова також використовується для лікування та усунення структурного дефекту довгої кістки шляхом транспортування сегмента кістки з одночасним подовженням і регенерацією кістки, щоб зменшити дефект і таким чином отримати єдину кістку. Установка апарату Ілізарова вимагає малоінвазивного хірургічного втручання і не позбавлена медичних ускладнень, таких як запалення, трансфіксація м'язів і контрактура ураженого суглоба.
Ускладення
ред.Запалення м'яких тканин навколо спиць є найчастішим ускладненням при чрескостном остеосинтезі. Раннє запалення м'яких тканин виникає, як правило, на 3-5-й день після операції. Причиною його є порушення асептики в момент операції та травматизація тканин при свердлінні кістки. Пізні запальні ускладнення, на відміну ранніх, зазвичай бувають поверхневими. Причиною їх виникнення є, як правило, бічна рухливість кісткових уламків при поганій фіксації їх апаратом через ненатягнуті або неоднаково натягнуті спиці. Якщо протягом 3-4 днів запальний процес не усувається, відповідну спицю необхідно видалити. Несвоєчасне видалення спиці може призвести до виникнення так званого локального остеомієліту. Одним із сприятливих моментів до його виникнення є опік кістки при проведенні спиці. Як правило, локальний остеомієліт виникає в межах діафізу.[12]
Особливу небезпеку становить запалення м'яких тканин навколо спиць, проведених поблизу суглобів. Несвоєчасне видалення таких спиць може спричинити виникнення гнійного артриту.[12]
Проведення через пошкоджений сегмент кінцівки металевих спиць у деяких хворих призводить до дерматиту. На шкірі оперованого сегмента з'являється безліч дрібних бульбашок, наповнених прозорою серозною рідиною. Такий дерматит виникає лише у неодноразово оперованих хворих із хибними суглобами та дефектами кісток на тлі вираженої алергізації. Застосування в цих випадках антигістамінних засобів не має лікувального ефекту.[12]
Серед неінфекційних ускладнень, пов'язаних із застосуванням спиць, найбільш тяжкими є поранення судин та нервів. Зазвичай знання топографічної анатомії та варіантов будови та розташування основних судинно-нервових пучків кінцівок виключає їх пошкодження спицями. Спицю, що спричинила пошкодження нерва, треба негайно видалити.[12]
Рідкісним ускладненням є патологічний перелом кістки на рівні спиць, що виникає навіть від незначної травми. Це спостерігається при проведенні двох спиць в одній площині через діафізи плечової кістки та кісток передпліччя, оскільки призводить до значного зниження їхньої міцності на цьому рівні. Особливо зменшується міцність кістки у випадках її опіку спицями.[12]
Неправильне проведення спиць поблизу суглобів може спричинити виникнення контрактур.[12]
Ускладнення, зумовлені компресією та неправильним накладенням апарату. Виконання основних біомеханічних правил накладання апарату зазвичай призводить до саморепозиції кісткових уламків. Недотримання цих правил є основною причиною виникнення зсувів кісткових уламків по ширині, під кутом або ротаційних.[12]
Пізні ускладнення
ред.Серед ускладнень, що виникають після зняття апарату, найчастіше, за нашими даними, спостерігалася кутоподібна деформація кісткового регенерату або його надлам за типом «зеленої гілочки». Це ускладнення обумовлено тим, що недостатньо зрілий регенерат, володіючи значною міцністю на поздовжнє розтягування і стиснення, погано витримує навантаження на вигин.[12]
Опік кістки спицею з наступним асептичним некрозом, а також незадовільна фіксація кісткових уламків апаратом з постійною травматизацією спицевого каналу призводять до значного збільшення його діаметра, що послаблює міцність кістки. Це може після зняття апарату спричинити виникнення перелому кістки дома спиці.[12]
Див. також
ред.Примітки
ред.- ↑ а б в г д е Spiegelberg B, Parratt T, Dheerendra SK, Khan WS, Jennings R, Marsh DR (2010). Ilizarov Principles of Deformity Correction. Annals of the Royal College of Surgeons of England. 92 (2): 101—5. doi:10.1308/003588410X12518836439326. PMC 3025247. PMID 20353638.
- ↑ а б в г д е ж и к Абдулхабиров Магомед Абдулхабирович (2021). ИЛИЗАРОВ - ОСНОПОЛОЖНИК ДИСТРАКЦИОННОГО ОСТЕОГЕНЕЗА. Восточно-европейский научный журнал.
- ↑ Способ сращивания костей при переломах и аппарат для осуществления этого способа — SU 98471. patents.su. Процитовано 13 листопада 2024.
- ↑ а б Голяховский, Владимир Юльевич (2006). Путь хирурга: Полвека в СССР : воспоминания (рос.). Захаров. ISBN 978-5-8159-0574-0.
- ↑ а б Svetlana Ilizarov (2006). The Ilizarov Method: History and Scope. У S. Robert Rozbruch (ред.). Limb Lengthening and Reconstruction Surgery. CRC Press. с. 3—6. ISBN 0849340519.
- ↑ Илизаров, Гавриил Абрамович (1 січня 1968). Чрескостный компрессионный остеосинтез аппаратом автора: экспериментально-клиническое исследование (рос.). Свердловский научно-исследовательский институт травматологии и ортопедии. Издатель электронной версии TU Berlin FG Systemdynamik und Reibungsphysik, 2022.
- ↑ «Ilizarov Principles of Deformity Correction», Annals of the Royal College of Surgeons of England 2010; 92: 101.
- ↑ а б Paley, Dror; Kovelman, Harry F; Herzenberg, John E (October 1993). Ilizarov technology. У Stauffer, Richard (ред.). Advances in Operative Orthopaedics: Volume 1 (PDF). Mosby Inc. с. 243—287. ISBN 978-0-8151-7939-9. Архів оригіналу (PDF) за 19 March 2012. Процитовано 14 січня 2012. [Архівовано 2012-03-19 у Wayback Machine.]
- ↑ «Ilizarov Principles of Deformity Correction», Annals of the Royal College of Surgeons of England 2010; 92: 102.
- ↑ а б в г д е ж и к Владимир Голяховский, Виктор Френкель (1999). Руководство по чрескостному остеосинтезу методом Илизарова. Москва Издательство БИНОМ. ISBN 5-7989-0144-0.
- ↑ Компоненті апарат Илизарова (PDF).
- ↑ а б в г д е ж и к л м н п р с т у ф х ц ш щ ю я аа аб ав Чрескостный остеосинтез в травматологии / Стецула В. И., Девятов А. А.— К.: Здоров'я, 1987. УДК 616.71—001.5-089.84
- ↑ Ed Vulliamy (13 грудня 2015). How Comrade Ilizarov Saved My Leg. Процитовано 13 грудня 2015.
- ↑ Littlewood, Rebecca. The Benefits and Risks of the Ilizarov Technique for Limb Reconstruction (PDF). Oxford University Hospitals. Архів оригіналу (PDF) за 29 березня 2018. Процитовано 15 квітня 2023. [Архівовано 2018-03-29 у Wayback Machine.]
Посилання
ред.Джерела
ред.- Чрескостный остеосинтез в травматологии / Стецула В. И., Девятов А. А.— К.: Здоров'я, 1987.—200 с. УДК 616.71—001.5-089.84
- В. Голяховский, В. Френкель. Руководство по чрескостному остеосинтезу методом Илизарова / Пер. с англ. — М.: «Издательство БИНОМ», 1999. —272с., ил. УДК617.5-089